Wprowadzenie: dlaczego TCM w otyłości?
Otyłość jest złożonym, wieloczynnikowym schorzeniem, które przybrało rozmiary epidemii na całym świecie. Zwiększa ryzyko cukrzycy typu 2, chorób sercowo-naczyniowych, niektórych nowotworów i zaburzeń mięśniowo-szkieletowych. Konwencjonalne leczenie (dieta, ćwiczenia, farmakoterapia, chirurgia bariatryczna) często przynosi ograniczony sukces lub znaczące skutki uboczne. W Chinach Tradycyjna Medycyna Chińska (TCM) jest stosowana od wieków w leczeniu nadwagi, szczególnie poprzez leczenie podstawowych wzorców ''flegma‑wilgoć'', ''niedobór qi śledziony'' i ''gorąco żołądka''. Niniejszy przegląd podsumowuje dowody kliniczne i mechanizmy najlepiej zbadanych interwencji TCM w otyłości.
Badania kliniczne: Linggui Zhugan Tang (LGZGT) i inne formuły
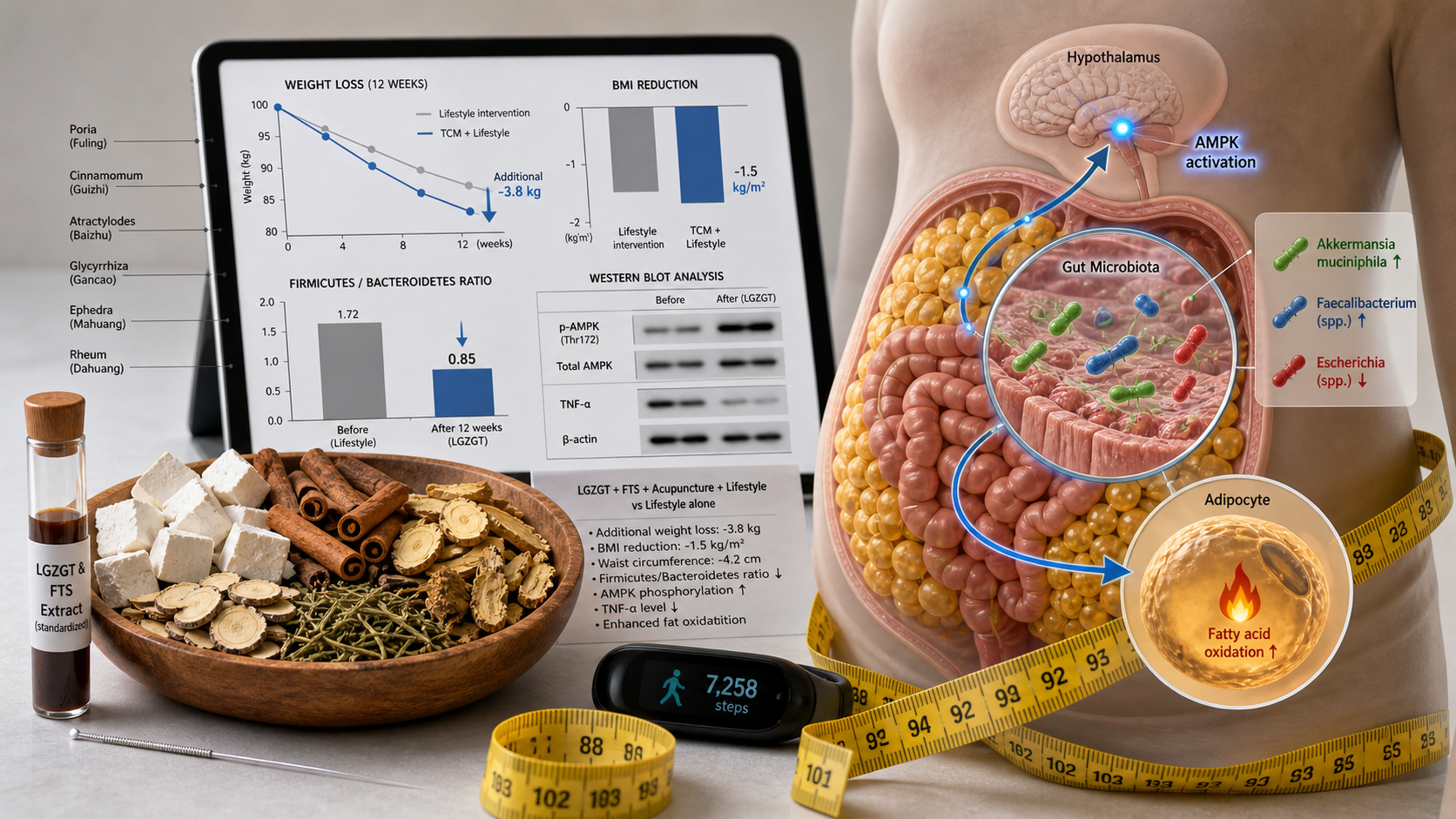
Metaanaliza z 2025 roku obejmująca 20 RCT z 1.562 pacjentami otyłymi (BMI ≥28 kg/m²) wykazała, że Linggui Zhugan Tang (klasyczna formuła z Jingui Yaolue) plus interwencja stylu życia zmniejszyła masę ciała dodatkowo średnio o 3,8 kg (95% CI 2,9–4,7) i BMI o 1,5 kg/m² (95% CI 1,1–1,9) w porównaniu z samą interwencją stylu życia. Obwód talii zmniejszył się również o 4,2 cm (95% CI 3,1–5,3).
Fangfeng Tongsheng San (FTS), formuła dla ''wilgotnego‑gorąca z zaparciami'', została porównana z orlistatem w chińskim wieloośrodkowym badaniu RCT (2024, n=480). Po 16 tygodniach utrata masy ciała w grupie FTS była nie gorsza (−6,8 kg vs −7,2 kg), z mniejszą liczbą działań niepożądanych (biegunka 8% vs 34%).
Akupunktura i elektroakupunktura
Przegląd Cochrane (2025) 35 badań (n=2.891) wykazał, że akupunktura (ciała, ucha, elektroakupunktura) zapewniła dodatkową utratę masy ciała wynoszącą 2,5 kg (95% CI 1,8–3,2) i obniżyła BMI o 1,1 kg/m² (95% CI 0,7–1,5). Elektroakupunktura w punktach ST44 (Neiting), ST40 (Fenglong) i ST36 (Zusanli) była najskuteczniejsza. Efekty utrzymywały się do 3 miesięcy po leczeniu.
Mechanizmy: od flegmy‑wilgoci do mikrobiomu jelitowego
Badania przedkliniczne na szczurach z otyłością wywołaną dietą i ludzkich próbkach tkanki tłuszczowej zidentyfikowały:
• **Modulacja mikrobiomu**: LGZGT zwiększa różnorodność mikroflory jelitowej, w szczególności wzrost Akkermansia muciniphila (bakterii degradującej mucynę, związanej ze zdrowym stanem metabolicznym) i producentów maślanu (Faecalibacterium, Roseburia). Formuła zmniejsza stosunek Firmicutes/Bacteroidetes, cechę charakterystyczną otyłości.
• **Homeostaza energetyczna**: FTS aktywuje AMPK w podwzgórzu i tkance tłuszczowej, co prowadzi do zwiększonego utleniania kwasów tłuszczowych i zmniejszonego magazynowania tłuszczu.
• **Działanie przeciwzapalne**: Formuły obniżają ogólnoustrojowe poziomy TNF‑α, IL‑6 i leptyny oraz zwiększają adiponektynę, poprawiając wrażliwość na insulinę.
• **Rozpuszczanie flegmy**: Zgodnie z teorią TCM, te same formuły przekształcają ''flegmę‑wilgoć'' – co przekłada się na redukcję tkanki tłuszczowej trzewnej i ektopowego magazynowania tłuszczu.
Miejsce w chińskich wytycznych
Chińskie wytyczne dotyczące zapobiegania i leczenia otyłości (2024) zalecają formuły TCM jako terapię dodatkową w otyłości (BMI ≥28) z określonymi wzorcami TCM: LGZGT dla ''niedoboru qi śledziony z flegmą‑wilgocią'' (klasa IIa, poziom B), FTS dla ''wilgotnego gorąca z zaparciami'' (klasa IIa, poziom B) i akupunktura dla wszystkich typów otyłości (klasa IIa, poziom B). Wytyczne podkreślają interwencję stylu życia jako podstawę i TCM jako wartość dodaną.
Wnioski dla praktyki klinicznej
Dla zachodnich klinicystów: rozważ dodanie Linggui Zhugan Tang u pacjentów otyłych (BMI ≥28) z wzorcem niedoboru qi śledziony (zmęczenie, wzdęcia, luźne stolce). U pacjentów z wzorcem wilgotnego gorąca (zaparcia, zaczerwieniona twarz, pragnienie) opcją jest Fangfeng Tongsheng San. Akupunkturę można dodać jako interwencję nielekową. Skonsultuj się z praktykiem TCM w celu prawidłowej diagnozy wzorca. Obecne dowody – w tym metaanalizy, duże RCT i badania mechanistyczne – wspierają zintegrowane podejście.