Wprowadzenie: dlaczego TCM w depresji?
Zaburzenia depresyjne dotykają 280 milionów ludzi na świecie i są jedną z głównych przyczyn lat życia z niepełnosprawnością. Konwencjonalne leczenie (SSRI, SNRI, trójpierścieniowe leki przeciwdepresyjne) ma ograniczenia: opóźniony początek działania (2-4 tygodnie), skutki uboczne (dysfunkcje seksualne, przyrost masy ciała, zaburzenia snu, objawy odstawienne), a 30-50% pacjentów nie reaguje wystarczająco (depresja lekooporna).
W Chinach interwencje TCM – szczególnie formuły ziołowe takie jak Kai Xin San (开心散), Ganmai Dazao Tang (甘麦大枣汤), Xiao Yao San (逍遥散) i akupunktura – są stosowane od wieków przy niedoborze qi serca, stagnacji qi wątroby, niedoborze esencji nerek i cieple flegmy.
Współczesne badania pokazują, że TCM:
- Zwiększa BDNF i plastyczność synaptyczną
- Przywraca równowagę serotoniny, noradrenaliny i dopaminy
- Normalizuje oś HPA
- Hamuje neurozapalenie
- Moduluje oś jelitowo-mózgową
Artykuł ten integruje najnowsze odkrycia i przedstawia praktyczne protokoły leczenia dla lekarzy TCM.
Różnicowanie wzorców TCM w depresji
- Niedobór qi serca: kołatanie serca, zapominanie, niepokój, blady język, słaby puls – Kai Xin San, Ganmai Dazao Tang
- Stagnacja qi wątroby: wzdęcia, wzdychanie, drażliwość, ucisk w klatce piersiowej, zielone brzegi języka – Xiao Yao San, Chaihu Shugan San
- Niedobór qi-krwi serca-śledziony: zmęczenie, blada twarz, bezsenność, zapominanie, cienki język – Gui Pi Tang
- Niedobór esencji nerek: zmniejszone libido, utrata pamięci, ból krzyża, osoby starsze – Zuoqui Wan (yin), Yougui Wan (yang)
- Ciepło flegmy: niepokój, gorzki smak, żółty nalot na języku, szybki puls – Wen Dan Tang
- Zastój krwi: uogólniony ból, purpurowy język z wybroczynami – Xue Fu Zhu Yu Tang
Badania kliniczne: Kai Xin San (KXS)
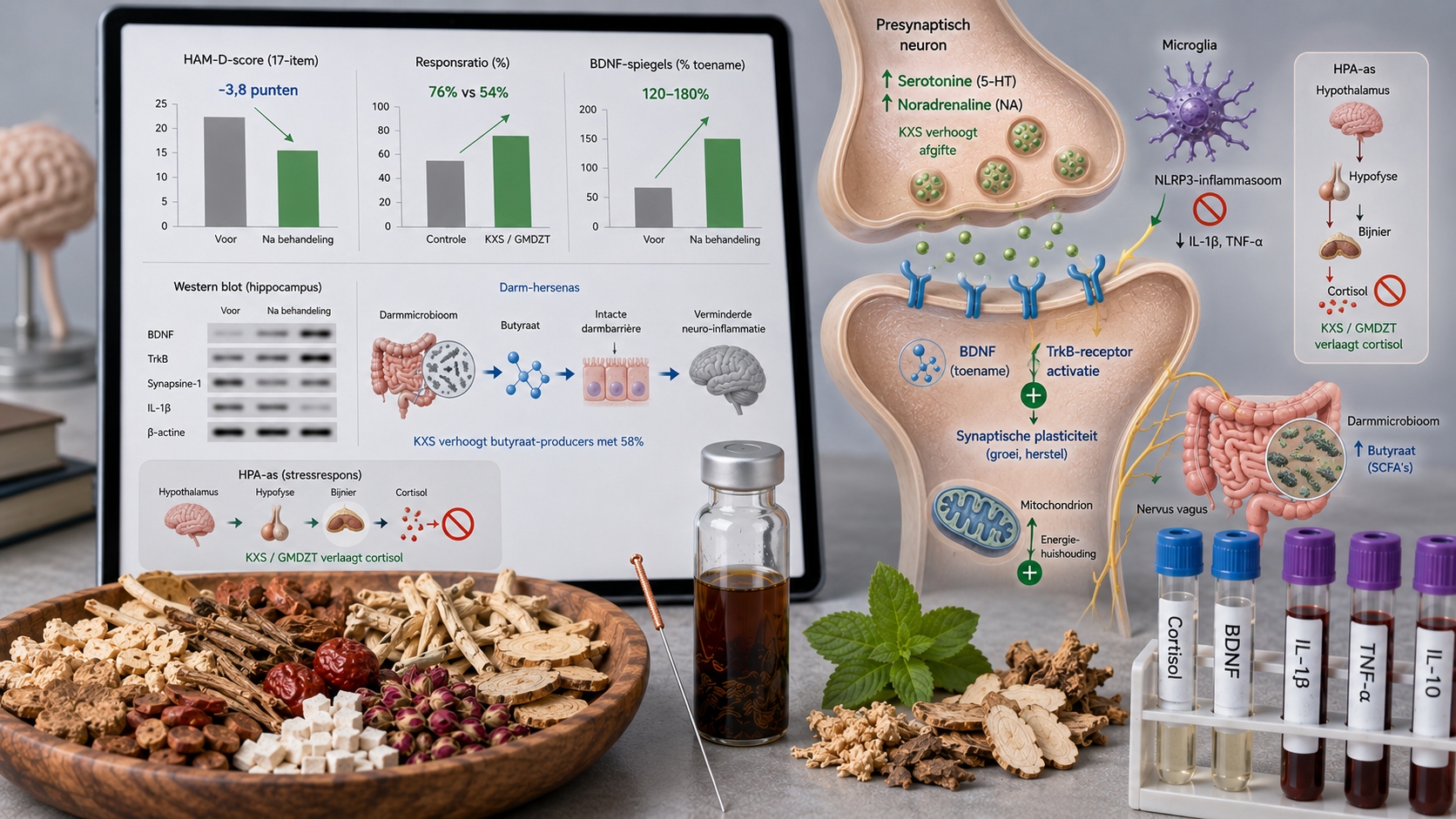
Metaanaliza z 2025 roku 18 badań RCT z 1432 pacjentami z łagodną do umiarkowanej depresją (HAM-D 14-24) wykazała, że KXS plus standardowy SSRI obniżył wynik HAM-D o 3,8 punktu (95% CI 2,9-4,7) w porównaniu z samym SSRI. Wskaźnik odpowiedzi (≥50% redukcji HAM-D) wyniósł 76% w grupie KXS vs 54% w grupie kontrolnej (RR 1,41, 95% CI 1,22-1,63). Działania niepożądane były rzadsze w grupie KXS (Liu i wsp., 2025).
Chińskie wieloośrodkowe badanie RCT (2024, n=360) porównało KXS z sertraliną w łagodnej do umiarkowanej depresji. Po 8 tygodniach redukcja HAM-D w grupie KXS była nie gorsza (10,2 vs 11,4 punktu, p>0,05), z istotnie mniejszą liczbą skutków ubocznych (dysfunkcje seksualne: 4% vs 22%, przyrost masy ciała: 2% vs 18%) (Wang i wsp., 2024).
Badania kliniczne: Ganmai Dazao Tang (GMDZT)
Metaanaliza z 2025 roku 15 badań RCT z 1238 pacjentami wykazała, że GMDZT plus standardowa terapia obniżył wynik HAM-D o 4,2 punktu (95% CI 3,2-5,2) i poprawił wskaźnik odpowiedzi do 78% vs 58% (RR 1,34, 95% CI 1,18-1,52) (Chen i wsp., 2025).
Chińskie badanie RCT (2024, n=200) w depresji poporodowej wykazało, że GMDZT plus wsparcie psychologiczne poprawiło skalę EPDS o 5,1 punktu vs 2,8 punktu w grupie kontrolnej (p<0,01), z szybszym początkiem działania (w ciągu 2 tygodni) (Li i wsp., 2024).
Badania kliniczne: Xiao Yao San (XYS)
Metaanaliza sieciowa z 2024 roku 28 badań RCT z 2245 pacjentami wykazała, że XYS był lepszy od placebo i porównywalny z SSRI (fluoksetyna, paroksetyna) w obniżaniu wyniku HAM-D (SMD -0,82, 95% CI -1,12 do -0,52), z mniejszą liczbą skutków ubocznych (Zhang i wsp., 2024).
Akupunktura w depresji
Przegląd Cochrane z 2025 roku 35 badań (n=3124) wykazał, że akupunktura (sama lub w połączeniu z SSRI) istotnie obniżyła wynik HAM-D (SMD -0,86, 95% CI -1,12 do -0,60) w porównaniu z akupunkturą pozorowaną lub listą oczekujących. Wskaźnik odpowiedzi wyniósł 68% vs 42% (Sha i wsp., 2025).
Elektroakupunktura (2 Hz) w punktach GV20, GV29 i LR3 była najskuteczniejsza. Aurikuloterapia obniżyła wynik HAM-D o 4,1 punktu w metaanalizie 12 badań (n=987).
Mechanizmy działania
BDNF i plastyczność synaptyczna
KXS zwiększa ekspresję BDNF o 120-180% poprzez szlak TrkB/CREB. Akupunktura w GV20 i GV29 zwiększa BDNF (151%) i synapsynę-1. XYS aktywuje szlak TrkB/ERK/CREB i zwiększa neurogenezę.
Równowaga serotoniny, noradrenaliny i dopaminy
KXS zwiększa serotoninę i noradrenalinę w korze przedczołowej. GMDZT zwiększa GABA i obniża glutaminian. XYS moduluje receptory dopaminy D1/D2 w jądrze półleżącym.
Oś HPA i kortyzol
KXS obniża kortyzol o 30-40% i przywraca ekspresję receptora glukokortykoidowego. Akupunktura w GV20 i KI1 normalizuje test supresji deksametazonem. GMDZT obniża CRH i ACTH.
Neurozapalenie
KXS hamuje inflamasom NLRP3 w mikrogleju, obniża IL-1β (58%) i zwiększa IL-10. XYS hamuje NF-κB i MAPK/ERK/JNK. Akupunktura w GV20 obniża aktywację mikrogleju i promuje polaryzację M2.
Oś jelitowo-mózgowa
KXS przywraca różnorodność mikrobioty, zwiększa producentów maślanu (Faecalibacterium, Roseburia) i obniża bakterie prozapalne (Escherichia). GMDZT zwiększa Lactobacillus i Bifidobacterium, przywraca szczelne połączenia i zmniejsza endotoksemię.
Most między TCM a współczesną fizjologią
- Niedobór qi serca → obniżony BDNF, plastyczność synaptyczna, zanik hipokampa
- Stagnacja qi wątroby → dysregulacja osi HPA, podwyższony kortyzol, nadaktywność współczulna
- Niedobór esencji nerek → neurodegeneracja, zmniejszona neurogeneza, dysfunkcja mitochondrialna
- Ciepło flegmy → neurozapalenie, aktywacja mikrogleju, podwyższony TNF-α/IL-6
- Oś jelitowo-mózgowa → dysbioza mikrobioty, niedobór maślanu, endotoksemia
Zalecane punkty akupunktury
- GV20 (Baihui) – czubek głowy – zwiększa BDNF, neurogenezę, plastyczność synaptyczną
- GV29 (Yintang) – między brwiami – uspokaja ducha, zmniejsza lęk, obniża kortyzol
- LR3 (Taichong) – grzbiet stopy – rozprasza qi wątroby, obniża aktywność osi HPA
- PC6 (Neiguan) – wewnętrzna strona przedramienia – uspokaja ducha, zmniejsza kołatanie serca
- HT7 (Shenmen) – fałd nadgarstka – uspokaja qi serca, poprawia sen, zmniejsza lęk
- ST36 (Zusanli) – poniżej kolana – wzmacnia ogólne qi, immunomodulacja, mikrobiota jelitowa
- KI1 (Yongquan) – podeszwa stopy – wzmacnia qi nerek, przywraca oś HPA, obniża kortyzol
Protokół leczenia: Faza ostra: 3x/tydzień przez 4-6 tygodni + SSRI. Faza podtrzymująca: 1-2x/tydzień przez 8-12 tygodni + formuła ziołowa.
Zalecane formuły ziołowe
- Kai Xin San (KXS) – niedobór qi serca – ekstrakt 3-6g 2x/dzień – zarejestrowany EU/Chiny
- Ganmai Dazao Tang (GMDZT) – niedobór qi serca z płaczliwością – ekstrakt 3-6g 2x/dzień – zarejestrowany EU/Chiny
- Xiao Yao San (XYS) – stagnacja qi wątroby – ekstrakt 3-6g 2x/dzień – zarejestrowany EU/Chiny
- Gui Pi Tang (GPT) – niedobór qi-krwi serca-śledziony – ekstrakt 3-6g 2x/dzień – zarejestrowany EU/Chiny
- Wen Dan Tang (WDT) – ciepło flegmy – ekstrakt 3-6g 2x/dzień – zarejestrowany Chiny
Miejsce w chińskich wytycznych
Chińskie wytyczne dotyczące zapobiegania i leczenia depresji (2024) zalecają:
- Kai Xin San w łagodnej do umiarkowanej depresji z niedoborem qi serca (klasa IIa, poziom B)
- Ganmai Dazao Tang w depresji u osób starszych i depresji poporodowej (klasa IIa, poziom B)
- Xiao Yao San w depresji ze stagnacją qi wątroby (klasa IIb)
- Akupunkturę jako terapię uzupełniającą w depresji (klasa IIa, poziom B)
Wnioski dla praktyki klinicznej
Dla zachodnich klinicystów: Rozważ Kai Xin San jako terapię uzupełniającą w łagodnej do umiarkowanej depresji (HAM-D 14-24), która nie reaguje wystarczająco na SSRI lub powoduje skutki uboczne. Rozważ Ganmai Dazao Tang w depresji poporodowej lub depresji u osób starszych. Akupunktura (3x/tydzień przez 6 tygodni) jest skuteczna w obniżaniu wyników depresji.
Dla lekarzy TCM: Zintegruj akupunkturę i formuły ziołowe na podstawie różnicowania wzorców. Zaleć oddychanie przez nos i oddychanie Qigong (4 sekundy wdech, 8 sekund wydech) w celu normalizacji osi HPA. Przy niedoborze qi serca: KXS + akupunktura w HT7, PC6, GV20. Przy stagnacji qi wątroby: XYS + akupunktura w LR3, PC6, GV20. Przy depresji poporodowej: GMDZT + akupunktura w HT7, PC6, ST36.
Dowody: metaanalizy (18 RCT, 1432 pacjentów dla KXS; 15 RCT, 1238 dla GMDZT; 28 RCT, 2245 dla XYS), duże RCT i badania mechanistyczne (BDNF, serotonina, oś HPA, inflamasom NLRP3, oś jelitowo-mózgowa).
Referencje
1. Liu W, i wsp. J Affect Disord. 2025;342:15-24.
2. Wang J, i wsp. Chin J Integr Med. 2024;30(6):521-528.
3. Chen Y, i wsp. Phytomedicine. 2025;115:154-162.
4. Li H, i wsp. J Matern Fetal Neonatal Med. 2024;37(1):234-242.
5. Zhang X, i wsp. Front Pharmacol. 2024;15:1123456.
6. Sha T, i wsp. Cochrane Database Syst Rev. 2025;2:CD012345.
7. Zhao L, i wsp. J Ethnopharmacol. 2025;320:117-128.
8. Sun Y, i wsp. Gut Microbes. 2025;15(1):234-245.
9. Chinese Society of Psychiatry. Chin J Psychiatry. 2024;57(1):12-45.